
こんにちは!
臨床検査技師のぴぃすけだよ。
今回は心電図の『ブルガダ症候群』について詳しく解説をしていくね。
この心電図って、この波形が出たから危険というわけではないんだけど、あることと重なると危険度が上がるんだ。
それは、どういった場合なのか?
ブルガダ症候群について
- ブルガダ症候群の概要
- ブルガダ症候群の波形
- 通常の心電図とそれ以外の検査方法
- 危険性
こういった感じで、この1記事でしっかりブルガダ症候群について理解できるように解説をしていくね。
ブルガダ症候群の概要

最初は『ブルガダ症候群』が、どういったものなのかを解説していくね。
ブルガダ症候群っていうのは、

危険とは、判断できないけど危険な心電図って難しいね…。

そうなんだ。12誘導の心電図だけで判断するというよりも、既往歴とか家族歴、他の検査と合わせて考えるのが重要なんだ。
- 今までに突然失神したことがある
- 家族に若くして突然亡くなった人がいる
こういった情報とセットで考える心電図の波形なんだ。
だから健康診断で「ブルガダ疑い」と言われても、それだけで怖がりすぎる必要はないんだよ。
さらに言えば、型によっても危険度が違うのもブルガダ症候群の特徴だね。
背景によってはしっかり評価が必要になる、見た目以上に判断が難しい心電図所見とも言えるんだ。
だから
- どういった波形が出るのか?
- どのタイプの波形なのか?
- プラスで行う検査の結果
- 既往歴や家族の病気等の情報
こういったことが、とても大切になってくるんだよ。
ブルガダ症候群の波形
ということで、次は心電図の波形だね。
ブルガダ症候群で一番話題になるのが、やっぱり心電図の波形なんだよ。
特に注目するのは、V1やV2といった右前胸部誘導になるよ。
このあたりの誘導で、ST部分が不自然に持ち上がるような波形が出ることがあって、それを「ブルガダ型心電図」って呼んでいるんだ。

この波形が出たら、ブルガダ症候群ってこと?

誤解されやすいポイントなんだけど、この型の心電図があるからブルガダ症候群というわけじゃないんだ。
あくまでも『ブルガダ型心電図』とか『ブルガダ様心電図』っていう感じだね。
コーブドとサドルバック
ブルガダ型心電図は、大きく分けて
- コーブド型
- サドルバック型
この2つがあるんだよ。
こんな感じの波形だね。
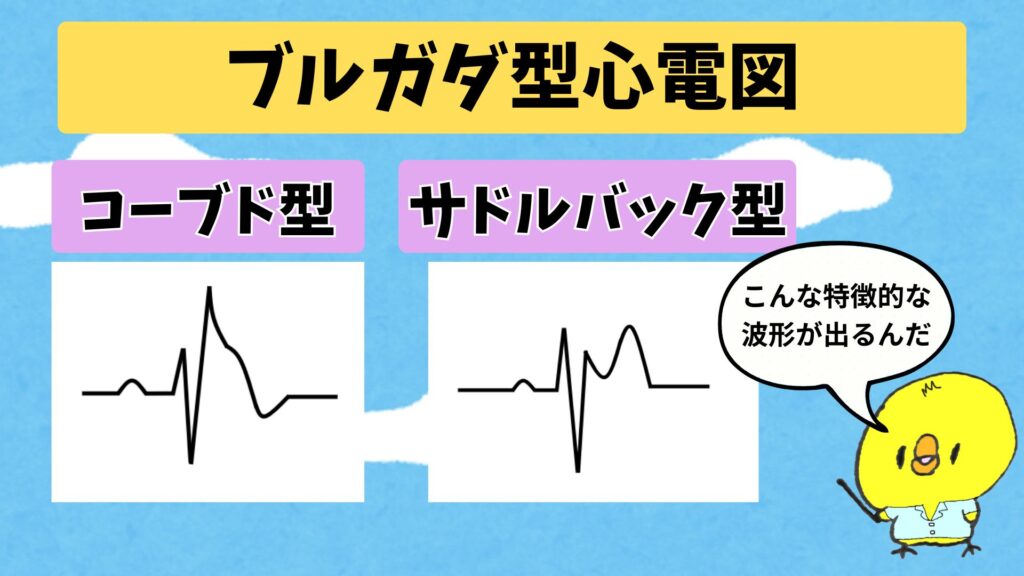
コーブド型は、
STがぐっと持ち上がったあと、そのまま下がって陰性T波につながる形
見た目がドーム状、丸く盛り上がった感じになるんだ。
このコーブド型は、Type1~3に分かれているんだ。
特にType1と呼ばれる波形は、ブルガダ症候群を考えるうえで一番重要なんだよ。
サドルバック型は、
STが一度上がって、いったん下がって、また少し上がる形
馬の鞍(サドル)みたいに見えるからこの名前がついているんだ。

コーブドの方が危険ってこと?

そうだね。サドルバック型だけが出ている場合は、それだけでブルガダ症候群とは判断しないことが多いんだ。
必要に応じて、別の誘導位置で取り直したり、追加の検査で波形の変化を確認することになるんだ。
ブルガダ症候群の検査
次は、このブルガダ症候群の検査について解説していくよ。
「この人は本当にリスクが高いのか?」を判断するために、いくつかの情報を組み合わせて考えていくんだよ。

さっきの既往歴とか家族の病気ってこと?

それも診断の1つになるんだけど、別でブルガダの危険度を調べる検査もあるんだ。
心電図と波形の確認
まず基本になるのは、12誘導心電図だよ。
これはここまでの話で出てきたところだね。
特にV1、V2といった右前胸部誘導で、ブルガダ型の波形が出ているかを確認するんだ。
これだけでブルガダの危険度を知ることは、難しいんだけど、
『ブルガダ症候群疑いというスクリーニング』
これをするためには、とても重要な検査だね。
場合によっては、電極を少し上の肋間につけて取り直すこともあるよ。
これで隠れていた波形がはっきり出ることがあるんだ。
薬剤を使った検査
重要なのは、12誘導心電図で『ブルガダの疑い』となった場合には、薬剤を使った検査になるんだ。
心臓の電気の通り道に影響する薬を使って、ブルガダ型の波形がはっきり出てくるかを確認する検査なんだ。
例えば、この時に12誘導ではサドルバックだった。
そこから薬剤投与後にコーブド型に変化すると危険と判断されるんだ。

薬剤を使った心電図なんかあるんだ。

そうだね。この検査は危険性を調べるのに重要だけど、一方で危険な不整脈を引き起こす可能性もある検査なんだ。

ちょっと怖い検査だね…。

でもブルガダ症候群は、突然死の原因にもなるから必要な検査ではあるんだ。
LP心電図(加算平均心電図)
必要に応じて行われるのが、LP心電図、いわゆる加算平均心電図ってやつなんだ。
通常の心電図では見えないくらい小さな電気の乱れを拾って、心室の中に電気が遅れて伝わる部分がありそうかを確認する検査だよ。
ここで大事なのは、LP心電図は診断を決める検査ではないってこと。
あくまでも、不整脈が起こりやすい基盤がありそうかを「補助的に確認するため」の検査なんだよ。
本人や家族の既往歴の確認
あと最初にも話したけど、検査と同じくらい大事なのが、既往歴や家族の情報なんだ。
たとえば、
- 原因がはっきりしない失神を起こしたことがあるか
- 若い年齢で突然亡くなった家族がいるか
こういった点は、評価するうえで重要になるよ。

これってなんで?

ブルガダ症候群は遺伝的な要因が強い疾患だからだね。
逆に言えば、心電図の所見があっても、こうした背景がまったくない場合は、経過観察で終わることも多いよ。
もちろん日常の心電図を見るホルターだったり、運動負荷の心電図を見ることも重要な検査になるよ。
12誘導を含めた他の心電図の結果、家族や自分の既往歴。
今回解説した検査の結果を含めてブルガダ型の心電図が危険なのかを、しっかり判断していくんだ。
危険性について
次は、ブルガダ症候群が「どれくらい危険なのか?」という部分だね。

致死性不整脈の原因がある心電図と聞くと不安に思うよね。

うん。すごくリスクが高い病気のように感じてる。
だけどまず大前提として、
ブルガダ型の心電図がある人すべてが危険というわけではない。
それこそたまたま撮った心電図で『ブルガダ様心電図』みたいになる人っていたりもするんだ。
だから本当に注意が必要になるのは、何度も話している部分だけど…
- 原因がはっきりしない失神を起こしたことがある
- 若い年齢で突然亡くなった家族がいる
- 過去に心停止や致死性不整脈を起こしている
こういった背景が重なっている場合なんだ。
特に自身が失神などの既往歴がある場合には、ブルガダ症候群が引き金になっている場合もあるから治療の対象になったりもするよ。
でもさっき言ったように、健康診断などでたまたまブルガダ型の波形が見つかった。
だけど本人も家族も特に症状や既往がない場合は、経過観察になるケースも少なくないんだ。

確かに危険な心電図だけど、波形だけで見てはいけないってことね。

そうだね。そこから致死性の不整脈を引き起こすかが本当に重要な部分になるんだ。
ブルガダ症候群の治療

最後に『ブルガダ症候群』の治療について話をしていくね。
さっきも話したように、
- 症状がなくて
- 失神や心停止の既往もなく、
- 家族歴も特に問題がない
こういった場合は、基本は経過観察になることが多いよ。
心配がある場合には、薬剤検査なんかの精密検査をすることもあるね。

失神や家族にそういった症状があった場合には?

その時には、しっかりした治療が必要になるよ。
この場合には、ICD(植込み型除細動器)が治療の中心になるよ。

除細動器って、お店とかに置いてあるAEDってやつ?

まさにそれだね。その小型のものを胸に埋め込むのがICDだね。
ICDは、致死性の不整脈が起きたときに、自動で電気ショックを出して命を守る装置なんだ。
ブルガダ症候群では、薬だけで突然死を防ぐのは難しいとされているんだ。
だから明らかにリスクが高い人では、ICDが最も確実な治療手段になるね。
それからもうひとつ大事なのが、発熱への対応なんだ。

なんで心電図なのに発熱?

実はブルガダ症候群では、熱が出ることで心電図が悪化したり、不整脈が起こりやすくなることがあるんだ。
だから、発熱したら早めに解熱すること、必要なら医療機関に相談することが大切になるんだ。
まとめ
今回はブルガダ症候群について解説をしてきたよ。
・V1・V2の右前胸部誘導で、ST上昇を示す「ブルガダ型心電図」を示す
・波形だけで「ブルガダ症候群」確定ではない
・「ブルガダ型・ブルガダ様心電図」として他の検査や既往歴、家族歴と合わせて考える
・波形は大きくコーブド型とサドルバック型に分かれて、特にType1(コーブド)は評価で重要になりやすい
・検査は12誘導心電図が入口で、必要なら高位肋間で取り直して波形がはっきり出るかを確認することがある
・薬剤負荷試験は、波形がコーブド型(Type1)に変化するかを見る目的
・危険性は波形だけで決めず、失神歴や心停止歴、若年突然死の家族歴などの背景を合わせて判断する
・失神や致死性不整脈の既往がある場合はICD治療の必要性が出てくる
・発熱で心電図が悪化したり不整脈が起こりやすくなることがある
こういった内容だったね。
単純に心電図の波形だけで危険度が分からないのが、このブルガダ型の心電図なんだ。
心電図だけの場合には、そこまで危険性は高くない。
でも既往歴や家族に病気があった場合には、致死性の不整脈を引き起こす危険な心電図になるんだ。
今回の話を参考に、しっかりブルガダの心電図を見極めてね。
●関連記事
心電図の基本についてまとめているよ。





コメント